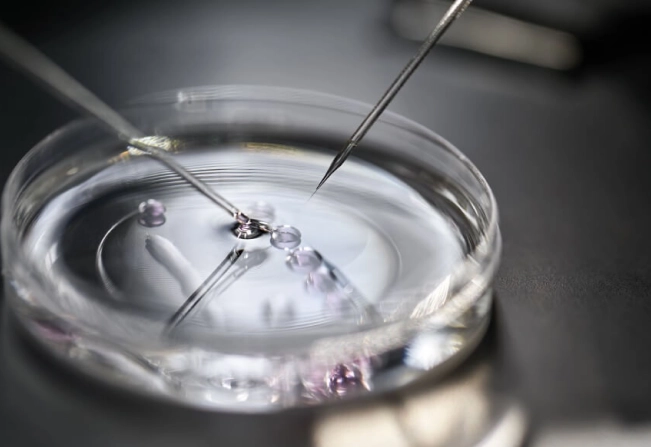
ICSI – l’abréviation de « injection intracytoplasmique de spermatozoïde« . Il s’agit d’une étape de la FIV (fécondation in vitro) et d’une alternative à la fécondation classique in vitro. Examinons en détail ce qu’est l’ICSI, les caractéristiques de la procédure, les indications pour sa réalisation, son efficacité, ainsi que ses avantages et ses inconvénients.
Qu’est-ce que l’ICSI?
Toute procédure de FIV implique une fécondation in vitro, c’est-à-dire en dehors de l’organisme, dans des conditions de laboratoire médical. Dans la méthode traditionnelle, les ovocytes matures et les spermatozoïdes sont mélangés dans un seul récipient et placés dans des conditions favorables, avec la bonne température, l’humidité et le niveau d’éclairage. Si tout se passe bien, la fécondation se produit dans les 24 heures.
Dans certains cas, cette méthode n’est pas efficace, pour diverses raisons, la fécondation ne se produit pas. Pour augmenter les chances de fécondation, la méthode ICSI est utilisée.
ICSI consiste à injecter directement un spermatozoïde sain dans l’ovocyte. Environ 60% des FIV aux États-Unis sont réalisées de cette manière. La séquence de l’ICSI est la suivante:
- Sélection d’un ovocyte mature.
- Préparation du sperme et sélection d’un spermatozoïde sain et mature. La qualité du spermatozoïde est évaluée visuellement : il doit avoir une forme correcte, être actif et se déplacer de manière spécifique. Le spermatozoïde sélectionné a sa queue brisée pour le rendre immobile. Dans certains cas, des spermatozoïdes à faible mobilité peuvent également être utilisés avec succès.
- Injection du spermatozoïde dans l’ovocyte. Il est capturé à l’aide d’une aiguille et, après avoir perforé l’ovocyte, est introduit à l’intérieur.
- Formation de l’embryon. Si la fécondation est réussie, la cellule commencera à se diviser et sera prête pour le transfert dans l’utérus de la femme dans un délai de 3 à 6 jours.
Avec l’ICSI, la fécondation se produit dans 50 à 90% des cas, selon le laboratoire.
Dans quels cas l’ICSI est-elle recommandée?
Indications de l’ICSI:
- Faible mobilité des spermatozoïdes (ce qui signifie que leurs chances de pénétrer dans l’ovocyte par eux-mêmes sont faibles).
- Faible quantité de spermatozoïdes dans le sperme (ou faible quantité de spermatozoïdes mobiles en raison de maladies ou de diminution naturelle de la fertilité).
- Azooospermie (absence de spermatozoïdes dans le sperme). Dans ce diagnostic, les spermatozoïdes peuvent être extraits directement des testicules à l’aide de méthodes telles que l’aspiration dusperme des appendices testiculaires, l’aspiration microchirurgicale du sperme des appendices testiculaires, l’aspiration du sperme testiculaire et l’extraction ouverte du sperme testiculaire.
- Troubles de l’éjaculation (par exemple, l’incapacité du sperme à sortir en raison d’une obstruction des voies de reproduction).
- Échec de la fécondation par la méthode traditionnelle in vitro, indépendamment de la qualité du sperme. Le problème peut résider dans une membrane ovocytaire trop résistante ou épaisse, empêchant la pénétration des spermatozoïdes.
De nombreuses cliniques de médecine reproductive utilisent par défaut la méthode ICSI lors de la réalisation de FIV, indépendamment des causes et des facteurs d’infertilité. Cela permet d’accélérer la fécondation et de réduire le nombre de tentatives infructueuses.
Étapes de la fécondation artificielle par ICSI
Pour réaliser une FIV par ICSI, il est nécessaire d’obtenir au moins un ovocyte sain et des spermatozoïdes. Voici la séquence de la fécondation artificielle par ICSI:
- Stimulation de l’ovulation chez la femme candidate. Normalement, le corps d’une femme produit un ovocyte mature pendant son cycle. Pour la FIV, il est nécessaire d’avoir plusieurs ovocytes à choisir. Pendant 8 à 14 jours, la femme prend des médicaments pour favoriser la maturation d’un plus grand nombre d’ovocytes. Le médecin surveille leur développement à l’aide d’échographies transvaginales et d’analyses sanguines.
- Collecte des ovocytes (aspiration folliculaire). Le médecin insère une fine aiguille dans l’ovaire à travers le vagin. À l’aide de l’échographie, il repère les follicules matures contenant les ovocytes. Un aspirateur, connecté à l’aiguille, aspire le liquide contenant les ovocytes de chaque follicule un par un. La femme est sous anesthésie pendant la procédure.
- Obtention des spermatozoïdes. Généralement, ils sont extraits du sperme. Si cela n’est pas possible, les spermatozoïdes sont obtenus directement des testicules ou de leurs annexes. Ils sont prélevés à l’aide d’une aiguille ou par une biopsie (prélèvement d’un morceau de tissu) sous anesthésie.
- Fécondation par ICSI.
- Culture de l’embryon. Cela prend généralement de 3 à 5 jours.
- Réalisation de la PGD (diagnostic préimplantatoire des anomalies chromosomiques des embryons). Il s’agit d’une procédure facultative dans le protocole de FIV, mais elle est souvent utilisée pour s’assurer que seuls les embryons sains, ayant plus de chances de s’implanter et de se développer en un fœtus sain, seront sélectionnés pour le transfert.
- Transfert de l’embryon dans l’utérus de la femme. La procédure n’est pas douloureuse et se fait sans anesthésie. Le médecin introduit un cathéter mince contenant les embryons dans l’utérus (par le vagin et le col de l’utérus) et les libère. En général, de 1 à 3 embryons sont transférés. Si l’embryon s’implante dans la muqueuse utérine, la grossesse débute. Elle est confirmée après 10 à 12 jours.
Les embryons non utilisés peuvent être cryoconservés au cas où la grossesse ne surviendrait pas ou si la femme souhaite répéter la procédure.
Avantages et inconvénients de la méthode ICSI
L’utilisation de l’ICSI et de la FIV présente ses avantages et ses inconvénients. Examinons-les.
Inconvénients de l’ICSI
- Coût. La procédure ICSI est coûteuse et les assurances ne couvrent généralement pas tous les frais. Les prixcommencent généralement autour de 6 000 euros en Europe et peuvent atteindre jusqu’à 15 500 € aux États-Unis.
- Risque de défauts congénitaux. Lors d’une grossesse naturelle, le risque de défauts congénitaux se situe entre 1,5 % et 3 %. Avec l’utilisation de l’ICSI, ce risque est légèrement plus élevé. Les chercheurs pensent que la cause ne réside pas dans la procédure de FIV elle-même, mais plutôt dans l’infertilité du couple. Moins de 1 % des enfants peuvent présenter le syndrome de Beckwith-Wiedemann, le syndrome d’Angelman ou des anomalies des chromosomes sexuels
La réalisation de la PGD permet de détecter les embryons présentant des anomalies et de choisir uniquement les embryons sains pour le transfert.
Avantages de l’ICSI
- Possibilité de conception même en cas de graves problèmes d’infertilité masculine (par exemple, lorsque les spermatozoïdes doivent être extraits de l’ovocyte ou de ses annexes).
- Taux élevé de conception. Dans les laboratoires de qualité, la conception est réussie dans 70 à 90 % des cas.
- Taux élevé de grossesse. En moyenne, la grossesse survient dans plus de 55 % des cas.
- Fortes chances d’avoir un enfant, même en utilisant un spermatozoïde immobile obtenu par biopsie de l’ovocyte.
L’ICSI offre la possibilité de concevoir un enfant même dans les cas complexes d’infertilité. Le succès de la procédure dépend largement du professionnalisme du personnel médical et de la qualité de l’équipement médical utilisé. Sur le site Family Pathway, vous pouvez consulter les cliniques de technologie de reproduction et de traitement de l’infertilité, ainsi que leurs offres et les témoignages des clients.